(راهنمای کامل برای بیماران و خانوادهها)
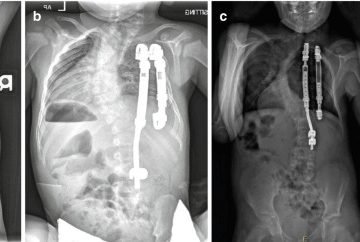
جراحی اصلاح انحراف ستون فقرات یکی از پیشرفتهترین شاخههای جراحی ارتوپدی و جراحی ستون فقرات است. در این جراحیها، بهویژه در بیماران مبتلا به اسکولیوز، کیفوز یا انحرافهای پیچیده، هدف این است که ستون فقرات دوباره به حالت متعادل و عملکردی برگردد. یکی از ستونهای اصلی موفقیت در این جراحیها، «پیوند استخوان» یا Bone Grafting است.
پیوند استخوان به زبان ساده یعنی استفاده از مواد استخوانی یا جایگزینهای آن برای کمک به جوش خوردن مهرهها. وقتی جراح انحراف ستون فقرات را اصلاح میکند، مهرهها باید در وضعیت جدید خود محکم شوند. ایمپلنتها (مانند پیچ و میله) به تنهایی کافی نیستند، چون در بلندمدت نمیتوانند تمام فشارهای مکانیکی را تحمل کنند. در اینجاست که گرافت استخوانی وارد عمل میشود؛ مانند یک «چسب بیولوژیک» که کمک میکند مهرههای عملشده در طول زمان به یک استخوان واحد و محکم تبدیل شوند.
اگر پیوند استخوان مؤثر نباشد، احتمال دارد مهرهها به هم جوش نخورند. این عارضه که به آن پسودآرتروز (Pseudoarthrosis) یا «عدم جوشخوردگی» میگویند، میتواند باعث درد مداوم، شکستگی یا شل شدن ایمپلنتها و حتی نیاز به جراحی مجدد شود. به همین دلیل، درک اهمیت پیوند استخوان و آشنایی با انواع آن برای بیماران و خانوادهها ضروری است.
- پیوند استخوان در جراحی ستون فقرات به چه معناست؟
پیوند استخوان به فرآیندی گفته میشود که در آن جراح در حین عمل فیوژن (جوش دادن مهرهها)، مواد استخوانی یا جایگزینهای آن را بین مهرهها یا اطراف آنها قرار میدهد. این مواد نقش «داربست» را بازی میکنند و به بدن بیمار فرصت میدهند تا استخوان جدید روی آن رشد کند. به مرور، این داربست جای خود را به بافت استخوان زنده میدهد و مهرهها به هم جوش میخورند.
در جراحیهای اصلاح انحراف ستون فقرات، اهمیت این موضوع دوچندان است. چون معمولا چندین مهره باید به هم متصل شوند و سطح جوشخوردگی وسیع است. انتخاب نوع گرافت به عواملی مثل سن بیمار، کیفیت استخوان، سابقه بیماریها و حتی اهداف زیبایی یا عملکردی بستگی دارد.
- چرا در جراحی انحراف ستون فقرات به پیوند استخوان نیاز داریم؟
هدف اصلی هر عمل فیوژن، ایجاد یک ستون فقرات پایدار است. ایمپلنتها فقط نقش موقت دارند؛ آنها ستون فقرات را تا زمانی نگه میدارند که استخوان جدید شکل بگیرد. وقتی این جوشخوردگی کامل شود، مهرهها به یکدیگر متصل میشوند و دیگر بار اصلی بر عهده ایمپلنتها نیست.
پیوند استخوان سه نقش کلیدی دارد:
- ایجاد ثبات اولیه: با فراهم کردن یک داربست فیزیکی، مهرهها در جای خود ثابت میمانند تا بدن فرصت ترمیم داشته باشد.
- تحریک جوشخوردگی: گرافتها میتوانند سلولها و فاکتورهای رشد لازم برای تشکیل استخوان جدید را آزاد کنند.
- افزایش دوام: به بدن کمک میکنند تا یک اتصال دائمی بسازد و از خستگی یا شکست ایمپلنتها در آینده جلوگیری شود.
بدون پیوند استخوان، ریسک پسودآرتروز بسیار بیشتر میشود و این یکی از شایعترین علل شکست در جراحیهای ستون فقرات است.
- اصول بیولوژیکی ترمیم استخوان
فرآیند ترمیم استخوان پیچیده است و بر سه اصل استوار است:
- استئوژنزیس (Osteogenesis): زمانی که گرافت حاوی سلولهای زندهی استخوانساز (استئوبلاستها) باشد، این سلولها به طور مستقیم استخوان جدید تولید میکنند.
- استئواینداکشن (Osteoinduction): بعضی گرافتها فاکتورهای رشد آزاد میکنند که سلولهای بدن بیمار را تحریک میکند تا به سلولهای استخوانساز تبدیل شوند.
- استئوکانداکشن (Osteoconduction): گرافت مانند داربستی عمل میکند که استخوان جدید میتواند روی آن رشد کند و شکل بگیرد.
یک گرافت ایدهآل باید هر سه ویژگی را داشته باشد. اما بسته به نوع گرافت، ممکن است فقط یکی یا دو مورد از این ویژگیها فراهم شود.
- انواع گرافتهای استخوانی
پیوند خودی (Autograft)
- از بدن خود بیمار گرفته میشود (معمولا از استخوان لگن).
- مزایا: کاملترین نوع گرافت چون هر سه ویژگی اصلی (استئوژنزیس، استئواینداکشن و استئوکانداکشن) را دارد.
- معایب: مقدار آن محدود است و برداشت آن میتواند باعث درد و عوارض در محل برداشت شود.
پیوند از اهداکننده (Allograft)
- استخوانی که از بانک استخوان تهیه میشود.
- مزایا: نیاز به برداشت از بدن بیمار ندارد.
- معایب: عمدتا فقط داربست فراهم میکند، فعالیت بیولوژیکی کمی دارد و احتمال انتقال بیماری (هرچند بسیار کم) وجود دارد.
ماتریکس استخوانی بدون مواد معدنی (DBM)
- آلوگرافتی است که مواد معدنی آن حذف شده و فقط پروتئینها و کلاژن باقی ماندهاند.
- مزایا: خاصیت استئواینداکشن دارد.
- معایب: میزان اثرگذاری آن به روش تولید بستگی دارد.
سرامیکها (مانند β-TCP و هیدروکسیآپاتیت)
- مواد مصنوعی مشابه بافت معدنی استخوان.
- مزایا: عرضهی نامحدود، بدون خطر انتقال بیماری.
- معایب: فقط داربست فراهم میکنند و ادغام آنها کند است.
پروتئینهای مورفوژنتیک استخوان (BMPs)
- فاکتورهای رشد بسیار قوی.
- مزایا: تحریک قوی تشکیل استخوان.
- معایب: گران و گاهی باعث رشد بیش از حد استخوان یا تحریک عصبی میشوند.
گرافتهای مبتنی بر سلولهای بنیادی
- با سلولهای بنیادی مزانشیمی تقویت میشوند.
- مزایا: همزمان استئوژنزیس و استئواینداکشن را ایجاد میکنند.
- معایب: هنوز در حال تحقیق و توسعهاند و هزینه بالایی دارند.
مواد مصنوعی و کامپوزیتی
- ترکیبی از سرامیکها، پلیمرها و مواد زیستی.
- مزایا: قابلیت طراحی و نوآوری بالا.
- معایب: اثرات بلندمدت هنوز کاملا مشخص نیست.
خطرات و عوارض احتمالی پیوند استخوان
- درد در محل برداشت (در اتوگرافتها).
- عفونت (امروزه نادر است).
- عدم جوشخوردگی (یکی از علل شایع شکست جراحی).
- جذب یا تحلیل رفتن گرافت.
- رشد بیش از حد استخوان (در استفاده از BMPها).
با این حال، وقتی جراحی توسط پزشک متخصص و تیم با تجربه انجام شود، نرخ موفقیت پیوند استخوان بالا و عوارض آن کم است.
- تکنیکهای پیوند استخوان در جراحی ستون فقرات
- گرافت رویهای (On-lay): گرافت روی سطح مهرهها قرار داده میشود.
- فیوژن بینمهرهای (Interbody Fusion): گرافت داخل فضای دیسک برداشته شده گذاشته میشود (معمولا همراه با کیج).
- گرافتهای ساختاری: بلوکهای بزرگتر برای پشتیبانی فوری و اصلاح تغییر شکل.
اغلب جراحان برای افزایش شانس موفقیت، ترکیبی از این روشها را استفاده میکنند.
- پیوند استخوان در دستگاههای فیوژن بینمهرهای
امروزه در جراحیهای ستون فقرات، اغلب از کیجهای بینمهرهای استفاده میشود که دستگاههای کوچکی هستند که پس از خارج کردن دیسک، بین مهرهها قرار داده میشوند. این کیجها با مواد پیوند استخوان پر میشوند تا رشد استخوان از درون و اطراف دستگاه، تحریک شود.
بر اساس گزارش مرکز آموزشی انجمن اسکولیوز (SRS)، انتخاب نوع گرافت در داخل این کیجها اهمیت زیادی دارد، زیرا در بسیاری از موارد ناهنجاریهای ستون فقرات، این ناحیه محل اصلی جوشخوردگی محسوب میشود. در این موارد، پیوند استخوان از بدن خود بیمار مؤثر است، اما در مواقعی که به حجم بیشتری از گرافت نیاز باشد، مواد مصنوعی و پروتئینهای مورفوژنتیک استخوان مورد استفاده قرار میگیرند.
- عوامل مؤثر بر موفقیت جوشخوردگی
- بیمار: سن، تراکم استخوان، مصرف دخانیات، تغذیه.
- جراحی: نوع تکنیک، میزان استحکام فیکس کردن مهرهها، نوع گرافت انتخاب شده.
- مراقبت پس از عمل: پایبندی به فیزیوتراپی و محدودیتهای حرکتی.
بهعنوان مثال، سیگار کشیدن یکی از مهمترین عوامل شکست جوشخوردگی است. در مقابل، تغذیهی مناسب و فعالیتهای کنترلشده شانس موفقیت را به شدت افزایش میدهند.
- پیشرفتها و تحقیقات نوین در زمینهی پیوند استخوان (2022-2024)
مطالعات اخیر منتشر شده در ژورنالهای SRS موارد زیر را نشان میدهد:
- گرافتهای غنیشده با سلولهای بنیادی.
- استفاده از داربستهای چاپ سهبعدی.
- BMPهای بهبود یافته با عوارض کمتر.
- مواد بیولوژیک ویژهی کودکان برای کاهش عوارض برداشت استخوان.
این نوآوریها آیندهای با جراحیهای ایمنتر و نتایج پایدارتر را نوید میدهند.
- اهمیت تخصص جراح
پیوند استخوان برای همهی بیماران، یک فرآیند یکسان نیست و انتخاب نوع گرافت و تکنیک باید بر اساس شرایط فردی شامل شدت انحراف ستون فقرات، سن بیمار و کیفیت استخوانی، بیماریهای زمینهای فرد و جراحیهای قبلی باشد که تجربهی جراح نقشی حیاتی در این تصمیمگیری دارد.
جراحانی مانند دکتر بابک میرزاشاهی که تجربهی بالایی در جراحیهای پیچیدهی ستون فقرات و اسکولیوز دارند، با استفاده از تکنیکهای نوین میتوانند احتمال موفقیت را افزایش دهند و عوارض را کاهش دهند.
- پرسشهای متداول
آیا گرافت استخوان در نهایت بخشی از استخوان بدن من میشود؟ بله، بهتدریج جای آن با استخوان زنده پر میشود.
آیا گرافت استخوان دردناک است؟ خود گرافت دردناک نیست، اما اگر از استخوان خود بیمار برداشته شود، ممکن است محل برداشت موقتا دردناک باشد.
چقدر طول میکشد تا فیوژن کامل شود؟ معمولا ۶ تا ۱۲ ماه، اما بستگی به شرایط فردی دارد.
آیا گرافتهای مصنوعی به اندازه استخوان طبیعی مؤثرند؟ بله، اما معمولا همراه با سایر مواد برای بهترین نتیجه استفاده میشوند.
پیوند استخوان یکی از کلیدیترین بخشهای جراحی اصلاح انحراف ستون فقرات است. چه از استخوان خود بیمار استفاده شود و چه از مواد بیولوژیک پیشرفته، هدف نهایی همیشه ایجاد یک ستون فقرات پایدار و بدون درد است.
برای بیماران و خانوادهها، آگاهی از انواع گرافتها، مزایا، معایب و نقش جراح در این فرآیند به معنای آمادگی بهتر و تصمیمگیری آگاهانهتر است. در نهایت، انتخاب یک جراح متخصص و پایبندی به مراقبتهای پس از عمل، ضامن موفقیت بلندمدت خواهد بود.